1)ビタミンD欠乏性くる病
くる病とはどのような病気ですか?
骨はコラーゲンなどのタンパク質と、カルシウムやリンなどのミネラルから構成されています。コラーゲン線維に、カルシウムとリンから作られた結晶(ヒドロキシアパタイト)が蓄積することで、骨は硬くなります。この過程を石灰化と呼びます。カルシウムやリンが足りないと、骨は軟らかくなり、変形したり、折れたりしやすくなります。小児においては、カルシウムやリンの不足のために骨が軟らかくなった状態を“くる病”と呼びます。
くる病の症状はどのようなものですか?
O脚、X脚、歩行開始の遅れ、歩行が左右に振れる、身長の伸びが悪い、関節部が盛り上がるなどの症状がみられます。
ビタミンD欠乏性くる病とはどのような病気ですか?
ビタミンDが足りないことにより、カルシウムやリンが不足して引き起こされる“くる病”です。ビタミンDは、食事などから栄養として摂取するものと、紫外線にあたることにより皮膚で合成されるものがあります。これらを合わせて十分量であればよいのですが、最近の生活では、そのどちらも不足しやすくなる傾向にあるようです。ビタミンD合成には、日焼けするより少ない量のある程度の紫外線が必要です。紫外線対策をしすぎた時や、紫外線量が少ない冬の時期は、ビタミンDが不足しやすいです。日焼け止めクリームはビタミンD産生を大きく低下させます。食事では、ビタミンDは、魚、卵、きのこ、乳児用ミルクなどに多く含まれます。カルシウムの摂取不足もくる病の原因となります。歩行開始前の1歳未満の乳児では、ビタミンDの不足により、低カルシウム血症によるけいれんがおこることがあります。
ビタミンD欠乏性くる病の診断はどのようにされますか?
骨のエックス線検査、血液や尿の検査を行います。エックス線検査では、手首や膝の骨に、くる病に特徴的な所見がみられます。血液検査では、アルカリホスファターゼ値の上昇と25-ヒドロキシビタミンD(25OHD)低値がビタミンD 欠乏性くる病の特徴です。けいれんをおこす乳児では、カルシウムが低値になります。ビタミンDの不足以外にも、くる病となる原因にはいろいろありますので、鑑別診断が重要です。原因の診断は難しいこともあるので専門医を受診することがすすめられます。
ビタミンD欠乏性くる病の治療はどのようにされますか?
ビタミンD欠乏性くる病の治療は、ビタミンDの補充を行います。カルシウムが不足していることが多いので、カルシウム補充も行います。また、生活の改善を合わせて行います。発症早期に治療を開始すれば、骨の変形や身長の伸びは改善することが多いです。
ビタミンD欠乏性くる病にならないためにはどうすればよいですか?
ビタミンD欠乏症は、予防が可能な疾患です。アレルギー疾患などの治療を目的とした食事制限は自分の判断で行うことをせず、制限が必要な際は代替食品をとります。紫外線が少ない時期には、食事や乳児用ミルクからビタミンDを積極的にとること、適度な日光浴をすすめることです。日光浴の時間は、季節・緯度などによりかなり異なりますが、日焼けする量の数分の1程度でよく、過度に浴びる必要はありません。紫外線の安全性が心配な場合などは、乳児用のビタミンDサプリメントで補充することをおすすめします。
2)低リン血症性くる病
低リン血症性くる病とはどのような病気ですか?
“低リン血症性くる病”とは、体内のリンが足りなくなることによって引き起こされる“くる病”で、血液検査で低リン血症(血液中のリンが低い状態)が認められます。
低リン血症性くる病の原因は何ですか?
リンはほとんど全ての食物に含まれており、腸管から吸収されて体内に入ります。余ったリンは腎臓から尿中へ排泄されますが、その際、一部のリンは“再吸収”によって体内に戻されます。腸管におけるリンの吸収障害や、腎臓からのリンの排泄過剰があると、体内のリンが不足し、低リン血症や低リン血症性くる病を引き起こすことになります。
低リン血症性くる病の患者さんの中には、線維芽細胞成長因子23 (fibroblast growth factor 23; FGF23)というホルモンの過剰が原因となっている方が少なくありません。FGF23は骨で作られるホルモンで、腎臓に作用し、尿中へのリンの排泄を増加させます。さらに、FGF23は、ビタミンDが活性型に代謝されるのを妨げます。そのため、FGF23が過剰になると、尿中へのリン排泄が増加して低リン血症を引き起こし、また、体内の活性型ビタミンDの不足をもたらします。活性型ビタミンDは腸管でのカルシウムやリンの吸収を高める作用があるため、FGF23過剰状態においては活性型ビタミンDの低下により腸管におけるカルシウムやリンの吸収も抑制されることになり、血清リン値はさらに下がります(図)。低リン血症性くる病の中には遺伝性の疾患も含まれています。
低リン血症性くる病の診断はどのように行われますか?
O脚やX脚、歩行時の身体の揺れなどの症状があれば、レントゲン検査で、手首や膝の骨にくる病に特徴的な変化があるかを調べます。また、血液検査や尿検査を行います。低リン血症性くる病の患者さんでは、血清リン値の低下とアルカリホスファターゼ値の上昇を認めます。腎臓からのリン排泄増加が原因になっている場合は、尿中のリンが増加しています。FGF23の過剰による低リン血症性くる病を診断するために、血中FGF23値の測定が有用です。また、遺伝性の低リン血症性くる病が疑われる場合には、確定診断のために遺伝子検査が有用です。
低リンくる病の治療はどのように行われますか?
低リンくる病の治療としては、リン製剤(ホスリボン®など)の投与が行われます。また、FGF23の過剰が原因の場合は、ビタミンDの活性化障害が存在するため、活性型ビタミンD(ワンアルファ®、アルファロール®など)を併用します。また、最近、新たな治療薬として、FGF23の作用を抑える抗FGF23抗体(一般名ブロスマブ、商品名クリースビータ®)が開発され、使用できるようになりました。ビタミンD欠乏によるくる病とは異なり、低リンくる病はサプリメントや食品に含まれる天然型ビタミンDの投与では良くなりません。したがって、適切な治療を行うためには確実な診断が重要です。
低リン血症性くる病の治療はどのように行われますか?
低リン血症性くる病の治療としては、血清FGF23が高値の場合にはFGF23の作用を抑える抗FGF23抗体(一般名ブロスマブ、商品名クリースビータÒ)が使用されます。血清FGF23値が高くない場合や抗FGF23抗体が使用できない場合には、リン製剤(ホスリボンÒなど)の投与が行われます。また、FGF23の過剰が原因の場合は、ビタミンDの活性化障害が存在するため、活性型ビタミンD(ワンアルファÒ、アルファロールÒなど)を併用します。ビタミンD欠乏によるくる病とは異なり、低リン血症性くる病はサプリメントや食品に含まれる天然型ビタミンDの投与では良くなりません。したがって、適切な治療を行うためには確実な診断が重要です。
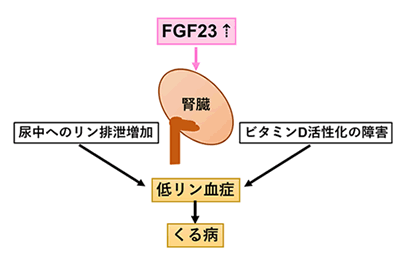
図1. FGF23の過剰による低リン血症性くる病
